Os sintomas clínicos da coxartrose
Redação
A coxartrose resulta de inflamação ou lesão da articulação coxo femoral com alterações da cartilagem, dor, inchaço e deformação da articulação. Pode ser definida por uma alteração da articulação coxo femoral (bacia e o fémur), com repercussões na mobilidade e presença de sintomatologia, dor. Na coxartrose existe o desgaste da cartilagem articular do acetábulo e da cabeça femoral.
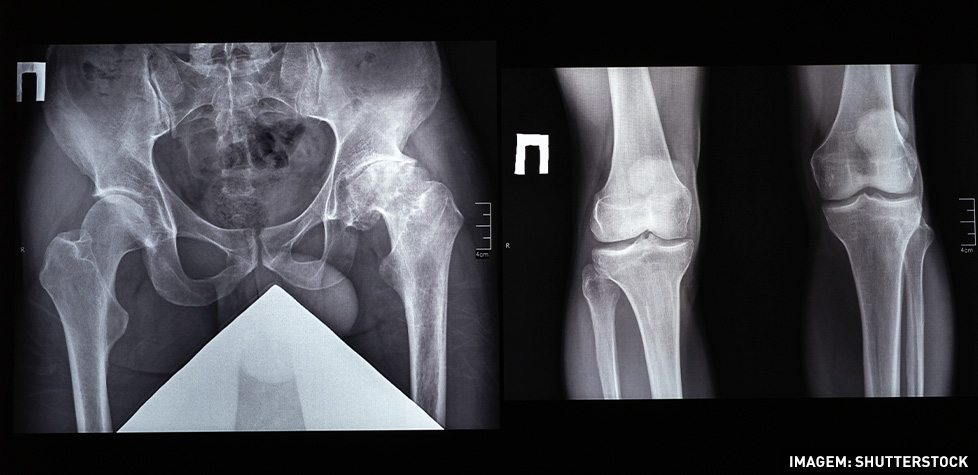
A coxartrose ou artrose do quadril caracteriza e como osteoartrose de grande articulação; nas grandes articulações (quadril e joelho) costuma apresentar acometimento não inflamatório. Sinais semiológicos comuns: dor mecânica, rigidez, limitação de amplitude de movimento, crepitações e presença frequente de esporões ósseos (osteófitos).
A anamnese e o exame físico permitem classificar o tipo de dor e orientar hipóteses diagnósticas; exames complementares devem ser realizados quando necessários para confirmação diagnóstica. Deve-se realizar exames complementares conforme necessidade clínica para confirmar o diagnóstico (conforme critério do protocolo de dor crônica).
Agentes sintomáticos estruturais (associação sulfato de glicosamina + sulfato dissódico de condroitina — ex.: Ardro) foram preconizados por sociedades científicas internacionais (EULAR, OARSI) e demonstraram eficácia analgésica em estudos clínicos (ex.: melhora no WOMAC após tratamento prolongado, com evidência em ensaios multicêntricos). Em pacientes idosos com fratura do colo do fêmur desviada que apresentem sinais de coxartrose e demanda funcional comunitária adequada, a artroplastia total de quadril é indicada; em pacientes com demanda funcional comunitária parcial, comprometimento cognitivo ou condições clínicas menos favoráveis, a hemiartroplastia pode ser indicada (diretrizes de tratamento de fratura do colo do fêmur).
O MS-PCDT: Dor Crônica garante que a dor é uma experiência sensitiva e emocional desagradável associada ou que lembra a sensação causada por uma lesão tecidual real ou potencial. O conceito da dor é construído por cada indivíduo, influenciado por fatores biopsicossociais e, com base nas experiências dolorosas.
Assim, as queixas álgicas devem ser valorizadas pelos profissionais de saúde e a inabilidade de comunicação dos indivíduos pode não significar ausência de dor. A aversão à sensação de dor faz com que o indivíduo evite situações em que será exposto a dano físico – essa é a função de preservação da dor.
Na dor aguda, esse mecanismo pode evitar o agravamento de uma lesão recente, no entanto, na dor crônica esse mecanismo pode reduzir cada vez mais as atividades diárias da pessoa e limitar os contatos sociais, influenciando negativamente na sua qualidade de vida, com consequências prejudiciais para a saúde dos indivíduos. Há três mecanismos biológicos implicados na dor, o nociceptivo, o neuropático e o nociplástico.
Estes frequentemente coexistem, o que por vezes culmina na denominação de “dor mista”. Nocicepção, do latim “ferir”, é o processo neural de codificação de um estímulo que lesiona ou ameaça causar lesão tecidual.
A dor pelo mecanismo nociceptivo é a mais frequente e ocorre principalmente nas terminações livres dos nervos nociceptivos, dispostas como uma rede de fibras finas presentes em diversos tecidos do corpo. Quando existe lesão celular, são liberados mediadores inflamatórios como bradicinina, prostaglandinas, leucotrienos e substância P, que estimulam vasodilatação, edema e dor.
Estímulos repetidos levam a alterações no nociceptor e a sua sensibilização, o que diminui o limiar de dor da pessoa. A sensibilização facilita o aumento da responsividade de neurônios nociceptivos aos estímulos, que podem ocorrer na forma de hiperalgesia e alodinia.
Já a hiperalgesia é um aumento da resposta a um estímulo normalmente doloroso, e alodinia é a dor ocasionada por um estímulo que normalmente não causa dor. A sensibilização pode ser periférica ou central, podendo a central ser medular (segmentar) ou supramedular (suprassegmentar), conforme o trecho do sistema nociceptivo acometido. Uma série de alterações mal adaptativas perpetuam este ciclo inflamatório.
Dor neuropática é aquela decorrente de “lesão ou doença” do sistema nervoso somatossensitivo. Para que a dor seja classificada como neuropática, é necessário que haja manifestações clínicas neurológicas compatíveis e a sua comprovação por meio de exames complementares.
Dor nociplástica (de “plasticidade”, ou adaptação) é definida em termos de uma “nocicepção alterada”, em que os tecidos envolvidos se encontram sensibilizados. Essa dor ocorre mesmo que não haja evidência de lesão real ou ameaça que ative nociceptores periféricos ou de doença ou lesão do sistema somatossensório.
A dor generalizada, vista na fibromialgia, é uma das condições clínicas em que o componente nociplástico se manifesta. Também é possível apresentar uma combinação de dor nociplástica e nociceptiva.
A dor crônica pode ser primária (quando não se conhece a causa) ou secundária (quando é consequência de alguma doença conhecida). Embora existam controvérsias quanto ao ponto de corte e à associação com outros parâmetros para definir dor crônica, o presente PCDT opta pela definição de dor crônica como aquela superior a três meses, independentemente do grau de recorrência, intensidade, e implicações funcionais ou psicossociais.
Porém, recomenda a avaliação destes fatores nos cuidados à pessoa com dor crônica. Estudos populacionais em adultos no Brasil revelam uma prevalência de dor crônica de aproximadamente 40%. A prevalência de dor crônica intensa (intensidade = 8) gira em torno de 10%; e de dor crônica com limitação grave ou generalizada em torno de 5%.
Lombalgia é a dor crônica mais comum, seguida por dor em joelho, ombro, cabeça, costas e pernas ou membros inferiores. Um estudo realizado em capitais brasileiras mostrou prevalências de 77% para dor na coluna, 50% no joelho, 36% no ombro, 28% no tornozelo, 23% nas mãos e 21% na cervical.
Os custos econômicos e sociais da dor crônica musculoesquelética são altos, possivelmente ultrapassando os custos dispendidos a pessoas com diabetes, cardiopatias e câncer. Dores musculoesqueléticas são o problema de saúde mais frequente na população entre 15 e 64 anos, constituindo a principal causa de aposentadoria precoce, a segunda causa de tratamento de longo prazo e a principal causa de incapacidade em grupos dessa faixa etária.